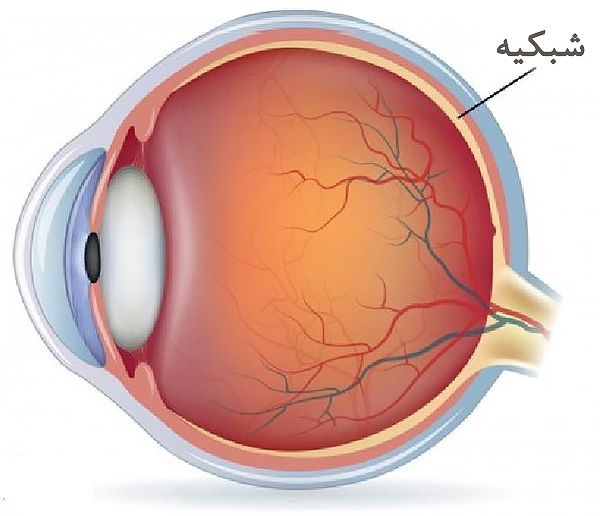
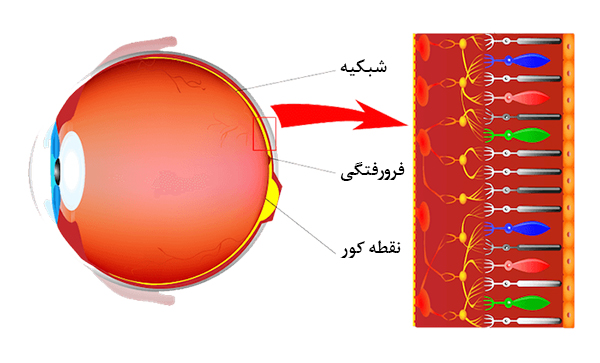
شبکیه چشم
شبکیه یک بافت عصبی حساس به نور است که بهصورت یک لایه نازک در داخل بخش خلفی کره چشم قرار گرفته است و نور را به پیامهای عصبی تبدیل کرده به مغز میفرستد. بنابراین شبکیه یک نقش کلیدی در فرایند بینایی دارد.
پرده شبکیه بیشتر اکسیژن و مواد مصرفی خود را از یک لایه عروقی به نام مشیمیه (کوروئید) دریافت میکند که دور تا دور شبکیه را احاطه کرده است. هرگاه ارتباط شبکیه با مشیمیه زیرین قطع شود به دلیل کمبود اکسیژن و مواد غذایی ابتدا شبکیه کارکرد خود را از دست میدهد و فرد دچار مشکل بینایی میشود.
رتینوپاتی
رتینوپاتی دیابتی عارضهای ناشی از دیابت است که بدلیل تغییرات ایجاد شده در رگهای خونی رخ میدهد و روی چشمها تأثیر میگذارد. آسیب رگهای خونی در قسمت حساس به نور عقب چشم یعنی شبکیه چشم، باعث بروز رتینوپاتی دیابتی میشود. در ابتدا، رتینوپاتی دیابتی علامتی ندارد و یا فقط مشکلات چشمی خفیفی ایجاد میکند، ولی سرانجام باعث کوری فرد میشود.
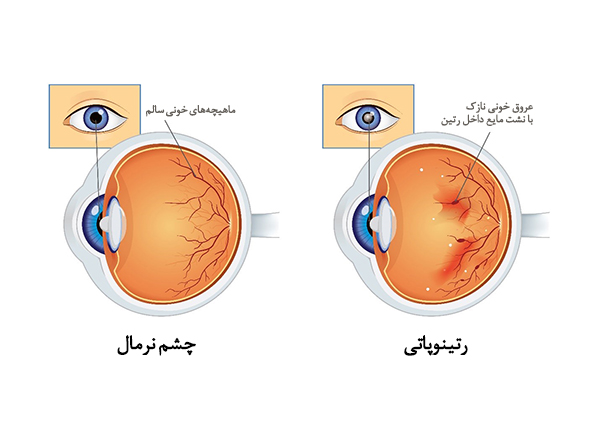
انواع رتینوپاتی
علائم بیماری رتینوپاتی
معمولاً در مرحله رتینوپاتی زمینهای علامتی وجود ندارد. اگرچه ممکن است در صورت ایجاد تورم مرکز دید تاری دید به صورت تدریجی ایجاد شود. شما ممکن است هرگز به تغییر میزان دید خود پی نبرید. معاینه چشم پزشکی تنها راهیست که به کمک آن میتوان تغییرات داخل چشم شما را پیدا کرد.
وقتیکه خونریزی ایجاد میشود دید شما تار شده، لکههایی در آن پیدا میشود و حتی ممکن است به کلی دید شما از بین برود. رتینوپاتی دیابتی پرولیفراتیو اگرچه بدون درد است اما شکل شدیدی از بیماری است و نیازمند توجه پزشکی فوری است. حاملگی و افزایش فشار خون ممکن است رتینوپاتی دیابتی را تشدید کنند.
عوارض رتینوپاتی دیابتی
روشهای درمان رتینوپاتی دیابتی
اگر لکه زرد توسط آدم لکه زرد آسیب دیده باشد ممکن است برای درمان نیاز به استفاده از لیزر باشد. اما در حالت ایدهال لیزردرمانی در مراحل اولیه سیر بیماری و برای جلوگیری از آسیبهای بعدی انجام میگیرد. برای درجات شدیدتر بیماری نیز ممکن است به درمان با لیزر و یا ویترکتومی نیاز باشد. این روشها در پیشگیری، ثابت نگه داشتن و یا کند کردن افت دید موثرند.
درمانهای جدیدتر شامل تزریق داروهای ضد فاکتور رشد اندوتلیوم عروق(anti-VEGF) و یا داروهای استروئیدی به داخل چشم است.
جراحی برداشتن مایع زجاجیه هنگامی انجام میگیرد که خونریزی داخل شبکیه و یا پارگی شبکیه رخ داده باشد که این عوارض در مراحل اولیه رتینوپاتی نادر هستند. همچنین ویترکتومی در مواردی که بافت اِسکار قابل توجهی تشکیل شده باشد نیز انجام میشود.
درمانهای موجود برای رتینوپاتی دیابتی اغلب در پیشگیری، تاخیر و یا کند کردن افت دید بسیار موثر هستند اما نمیتوانند این بیماری را کاملا درمان کنند. افرادی که تحت درمان رتینوپاتی دیابتی قرار دارند باید برای بررسی هرگونه تغییر جدید در چشمها بهصورت منظم توسط چشم پزشک معاینه شوند. اغلب افراد با پیشرفت بیماری نیاز به تجدید درمان دارند. همچنین در این عارضه، کنترل سطح قند خون از اهمیت بالایی برخوردار است. این موضوع حتی در صورتی که تحت درمان رتینوپاتی هستید و بینایی شما بهتر شده باشد نیز صدق میکند. در واقع با کنترل مناسب قند خون میتوان به جلوگیری از پیشرفت رتینوپانی کمک کرد. افراد دیابتی در صورت داشتن هرگونه نشانهای از رتینوپاتی باید در سریعترین زمان توسط چشم پزشک معاینه شوند.

رتینوپاتی (مشکلات شبکیه) در نوزادان نارس
علائم و نشانهها رتینوپاتی در نوزادان نارس
تشخیص و درمان رتینوپاتی در نوزادان نارس
نوزادانی که ریسک ROP دارند باید در هفته ۴ تا ۶ پس از تولد معاینه چشم پزشکی شوند. چشم پزشک ابتدا با استفاده از قطرههای گشاد کننده، مردمک را باز کرده و سپس با استفاده از افتالموسکوپ شبکیه را میبیند. در حین معاینه پدر یا مادر باید کودک را نگه دارند. صرف نظر از اینکه بیمار به درمان نیاز داشته باشد یا خیر باید مجدداً در فواصلی که چشم پزشک مشخص میکند تحت معاینه قرار گیرد. معاینات دورهای برای مشخص کردن اینکه پیشرفت بیماری متوقف شده یا خیر و اینکه به درمان نیاز وجود دارد یا خیر لازمند.
بعضی از کودکانی که بیماریشان در حد درجه ۱ یا ۲ است بدون درمان بهبود مییابند. در موارد دیگر، در صورتیکه بیمار علائم بیماری درجه ۳ یا بالاتر را نشان دهد درمان لازم است. برای جلوگیری از انتشار عروق غیر طبیعی ممکن است مناطقی از شبکیه را با روشی بنام کرایوتراپی درمان کنند. در این روش قسمتهایی از شبکیه منجمد میشود. لیزر هم ممکن است بدین منظور استفاده شود. در هر دو روش زخمهای دائمی در قسمتهای محیطی شبکیه باقی میماند ولی در اغلب موارد این روشهای درمانی در حفظ دید مرکز بیمار موفقند.
دژنراسیون ماکولا
علائم و نشانههای دژنراسیون ماکولا
علت دژنراسیون ماکولا
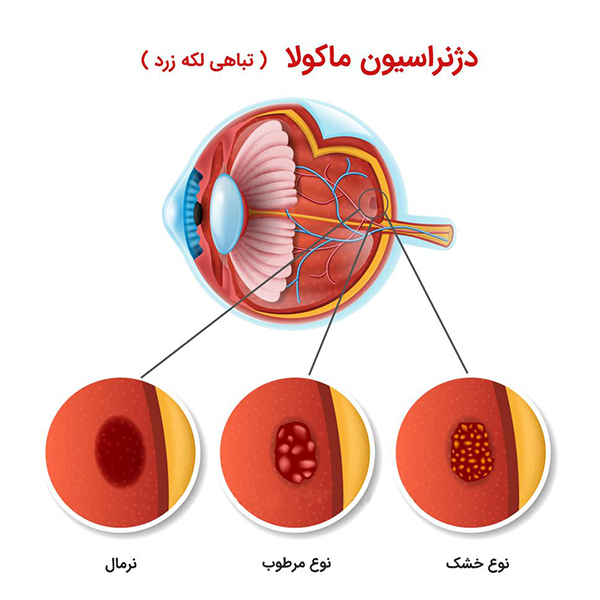
درمان دژنراسیون ماکولا
این بیماری درمان قطعی ندارد ولی درمانهایی برای جلوگیری از پیشرفت بیمار و یا حتی بهبود دید وجود دارد.
ویتامینها و مواد معدنی: تحقیقات نشان داده است که ویتامینهای آنتیاکسیدان نظیر بتا-کاروتن (ویتامین A) و ویتامینهایC و E ممکن است ماکولا را در برابر تخریب محافظت کنند. اخیرا در مطالعهای بر روی ۳۶۰۰ بیمار نشان داده شده است که مصرف ویتامینهای C، E، بتا-کاروتن و روی، خطر پیشرفت بیماری را در بعضی بیماران تا %۲۸ کاهش میدهد. این یافتهها سبب میشوند تا پژوهشگران به بیماران در خطر ابتلا به AMD پیشرفته توصیه کنند آنتیاکسیدان و روی به مقادیر زیر مصرف کنند. مقادیر توصیه شده به شرح زیرند:
- ۵۰۰ میلیگرم ویتامین C
- ۴۰۰ واحد ویتامین E
- ۱۵ میلیگرم بتا-کاروتن
- و ۸۰ میلیگرم اکسید روی
باید توجه داشت که کسانیکه سیگار میکشند نباید از قرصهای بتا-کاروتن استفاده کنند زیرا ریسک ابتلا به سرطان ریه در این افراد و کسانیکه تازه سیگار را ترک کردهاند با مصرف بتا-کاروتن افزایش مییابد.
درمان دارویی با ویزودین (Visudyne): ویزودین اولین دارویی است که برای نوع تَر بهکار میرود. در این روش درمانی، دارو به دست بیمار تزریق شده و سپس با استفاده از یک لیزر غیر حرارتی فعال میشود. فعال شدن دارو سبب ایجاد واکنشی شیمیایی میشود که عروق خونی غیرطبیعی را از بین میبرد. از هر ۶ بیمار درمان شده یک نفر دید بهتری پیدا میکند و این دو برابر بیمارانی است که از این دارو استفاده نمیکنند.
درمان با لیزر: فوتوکوآگولاسیون با لیزر(Laser Photocoagulation) با تخریب و عایقبندی عروق خونی جدید و جلوگیری از نشت خون و مایع باعث بهبود بیماران مبتلا به نوع تَر میشود. در این روش جای لیزر مانند زخمی بر روی شبکیه باقی میماند و باعث بهوجود آمدن نقاط کور در دید بیمار میشود. پژوهشگران مشغول بررسی راههایی برای کاهش زخمها و همچنین درمان نوع خشک بیماری با لیزر هستند.
فیلتراسیون خونی (Blood Filtration): در این روش که حدود ۲ دهه پیش توسط ژاپنیها ابداع شد جریان متفاوت خون در غشاء سبب کاهش مقدار بعضی از پروتئینها و اسیدهای چرب که مقدارشان زیاد است و ممکن است مضر باشند میشود. این تکنیک در بیماریهای مختلفی بهکار گرفته شده است ولی نوع جدیدی از آن بنام رئوفرزیس (Rheopheresis) برای درمان نوع خشک AMD تست شده است. رئوفرزیس هنوز توسط سازمان غذا و داروی آمریکا (FDA) تأیید نشده است ولی بهصورت تجارتی در کانادا و اروپا در دسترس است.
تلسکوپ قابل جاگذاری (Implantable Telescope): این وسیله تلسکوپی کوچک است که تصویر را بزرگ کرده و بر روی شبکیه میاندازد. بزرگ شدن تصویر سبب میشود که نسبت قسمت تخریب شده ماکولا به اندازه تصویر کم شود و در نتیجه لکههایی که در دید مرکزی دیده میشوند کوچکتر شوند. تلسکوپ مینیاتوری قابل جاگذاری (Implantable Miniature Telescope) در اواخر دهه ۹۰ اختراع شد و در حال حاضر بر روی ۲۰۰ بیمار آزمایش شده است.
وسایلی که برای کاهش بینایی استفاده میشوند: هرچند اخیراً پیشرفتهای زیادی در درمان AMD صورت گرفته است ولی دید از دست رفته قابل بازگشت نیست. برای بیمارانی که دیدشان را از دست دادهاند وسایلی وجود دارد که با استفاده از لنزهای بزرگ کننده و نور زیاد به بهبود بینایی کمک میکنند. بعضی از این وسایل تصویر را به قسمتهای محیطیتر شبکیه و خارج از محدوده ماکولا منتقل میکنند.
مگسپران
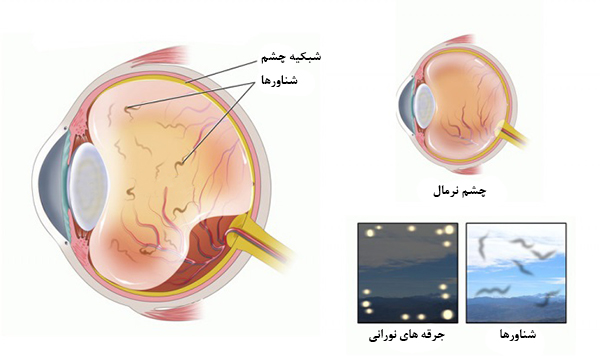
علت ایجاد مگسپران
جرقه
علت ایجاد جرقه
آیا مگسپران و جرقه خطرناک است؟
درمان جرقه و مگسپران
همانطور که قبلاً گفته شد مگسپران معمولاً علت خطرناکی ندارد و نیازی به درمان ندارد. در اکثر موارد پس از چند هفته تا چند ماه مگسپران به تدریج کوچک میشود و فرد نیز عادت میکند که آن را ندیده بگیرد. اما در مواردی که مگسپران با سوراخ یا پارگی پرده شبکیه همراه باشد ممکن است نیاز به اقدامات درمانی مثل لیزر یا عمل جراحی برای جلوگیری از پارگی پرده شبکیه وجود داشته باشد. جرقه نیز در صورتیکه علت خطرناکی نداشته باشد پس از چند روز تا چند هفته برطرف میشود و نیاز به درمان ندارد.
علل غیر چشمی جرقه
افرادی که میگرن دارند اغلب نوع دیگری از جرقه را تجربه میکنند. این جرقهها بهصورت خطوط زیگزاگی لرزان یا نقاط بزرگ شونده دیده میشود. معمولاً این جرقهها ابتدا در وسط میدان بینایی ظاهر میگردد (یعنی روبروی فرد دیده میشود) و در عرض ۱۵ تا ۲۰ دقیقه بهتدریج به کنارههای میدان بینایی کشیده شده، کمکم محو میگردد. پس از آن سر درد شروع میشود که معمولاً یک طرفه و ضرباندار است. البته در بعضی از افراد فقط جرقه تظاهر میکند و سردرد اتفاق نمیافتد. این حالت را “میگرن چشمی” میگویند. یک نکته مهم آن است که جرقه ناشی از میگرن هم زمان در هر دو چشم دیده میشود اما جرقه ناشی از مشکلات چشمی فقط در چشم مبتلا تظاهر میکند. یک علت دیگر جرقه برخورد ضربه ناگهانی به سر است. (احتمالاً به همین دلیل) برخورد هر ضربه ناگهانی به سر ممکن است باعث شود که فرد تا چند ثانیه جرقههای درخشان کوچک ببیند یا اصطلاحاً برق از چشمش بپرد.
کوررنگی
علت بیماری کوررنگی
تشخیص کوررنگی
درمان کوررنگی
تا جایی که ما خبر داریم هنوز برای کوررنگی درمان قطعی و کاملی ارائه نشدهاست اما متخصصان لنزهایی را طراحی کردهاند که در برابر نور سفید یا همان نور خورشید بسته به نوع اختلال به بینایی فرد کمک میکنند. تشخیص سریع این بیماری میتواند از عواقب آن در کهنسالی جلوگیری کند و مانع آموزش اشتباه به کودکان شود.
بهطور کلی کوررنگی بیماری خاصی نیست که در زندگی روزمره تأثیر زیادی داشته باشد مگر در شرایط خاص یا شغلهای حساس مانند: شغلها نظامی، کشتیرانی، هواپیمایی، پزشکی و … پس درصورتی که احساس میکنید در تشخیص رنگها دچار مشکل هستید بدون ترس و نگرانی خاصی به پزشک مراجعه کنید و از وخیمتر شدن شرایط جلوگیری کنید.
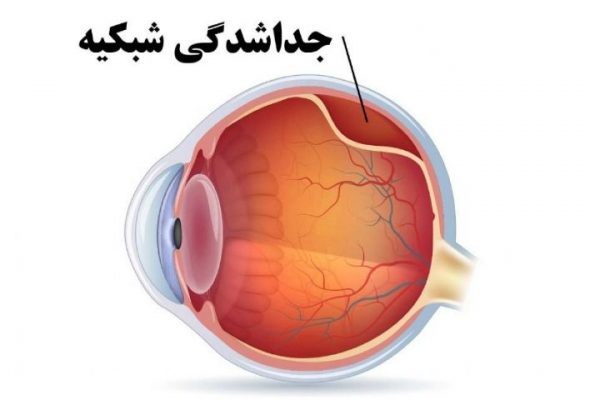
جداشدگی (پارگی) پرده شبکیه
سوراخ شبکیه (Retinal tear)
جداشدگی پرده شبکیه (Retinal detachment)
درمان جداشدگی پرده شبکیه
تنها درمان مؤثر برای جداشدگی شبکیه، جراحی است. جداشدگی شبکیه به هیچ وجه خود به خود و یا با مصرف دارو بهبود نمییابد و باید جراحی هرچه سریعتر انجام شود. نوع جراحی مناسب بر اساس محل، اندازه، نوع و شدت جداشدگی شبکیه تعیین میشود. دو اصل اساسی در درمان جداشدگی شبکیه عبارتند از:
- بستن سوراخها
- نزدیک کردن شبکیه به لایههای زیرین و دیواره خارجی چشم، بهطوری که شبکیه بتواند سر جای خود بچسبد.
بر این اساس روشهای درمانی مختلفی برای جداشدگی پرده شبکیه وجود دارد:
چسباندن شبکیه با استفاده از لیزر یا انجماد (Laser Retinopexy):
این روش، روش مؤثری برای بستن سوراخهای شبکیه است اما به تنهایی نمیتواند جداشدگی شبکیه را درمان کند. در مواردی که شبکیه سوراخ شده اما هنوز جداشدگی شبکیه اتفاق نیفتاده است این روش میتواند با بستن سوراخ از جداشدگی شبکیه جلوگیری کند. در این روش که با بیحسی موضعی قابل انجام میباشد یا با استفاده از لیزر (از سمت داخل چشم) و یا با استفاده از قلم کرایوتراپی (از سمت خارج چشم) سوختگیهایی در دور تا دور لبه سوراخ ایجاد میگردد. این سوختگیها باعث چسبندگی بافتها شده، اتصالات محکمی بین شبکیه و دیواره چشم ایجاد میکند. در نتیجه دور تا دور سوراخ بسته میشود و راه ورود مایع به پشت شبکیه بسته می شود. (لیزر سوختگی حرارتی ایجاد می کند، قلم کرایوتراپی بافت را منجمد می کند و می سوزاند.)
چسباندن شبکیه با استفاده از گاز (Pneumatic Retinopexy):
در این روش پس از ایجاد بیحسی موضعی، پزشک یک حباب کوچک گاز را به داخل چشم تزریق میکند. این حباب گاز در داخل چشم متسع میشود و از سمت داخل به شبکیه فشار میآورد و آن را در جای خود نگه میدارد، بهعلاوه با فشار آوردن بر روی لبههای سوراخ شبکیه باعث بسته شدن سوراخ شده و مانع از نشت مایع به پشت شبکیه میگردد. از آنجا که گاز در داخل چشم به سمت بالا حرکت میکند این روش فقط وقتی موثر است که جداشدگی شبکیه در بخش بالایی کره چشم اتفاق افتاده باشد. برای آنکه حباب گاز در جای مناسب قرار گیرد معمولاً به بیمار توصیه میشود که تا مدتی سرش را صاف نگه دارد و حتی به حالت نشسته بخوابد. حباب گاز معمولاً ظرف ۱۰ روز تا دو هفته جذب میشود پس از این زمان معمولاً با استفاده از لیزر یا قلم کرایوتراپی دور تا دور سوراخ شبکیه سوزانده میشود تا سوراخ مجدداً باز نشود.
باکل اسکلر (Scleral buckle):
این روش، شایعترین روش درمان جداشدگی پرده شبکیه است. در این روش یک باکل ( یک اسفنج یا نوار سیلیکونی نرم) با بخیه به اسکلرا (صلبیه یا همان سفیدی چشم) دوخته میشود و مثل یک کمربند تنگ دیواره خارجی را به سمت داخل فشار میدهد و آن را به شبکیه کنده شده نزدیک میکند تا شبکیه فرصت کند در جای خود بچسبد. در صورتیکه مایع زیادی در پشت شبکیه جمع شده باشد در حین جراحی این مایع تخلیه میشود تا شبکیه سریعتر به دیواره خارجی چشم بچسبد. بهعلاوه در حین عمل لبه سوراخهای شبکیه نیز با استفاده از لیزر یا قلم کرایوتراپی بسته میشود.
باکل اسکلرا بهصورت دائمی در جای خود باقی میماند و نیازی به خارج کردن ندارد (مگر آنکه مشکل خاصی ایجاد کند). باکل از بیرون دیده نمیشود و تغییر بارزی در ظاهر چشم ایجاد نمیکند اما به خاطر ایجاد فشار و تغییر شکل کره چشم میتواند باعث نزدیکبینی شود.
ویترکتومی (Vitrectomy):
در مواردی که روشهای سادهتر نتوانند جداشدگی پرده شبکیه را درمان کنند از جراحی پیچیدهتری به نام ویترکتومی استفاده میشود. در مواردی که سوراخهای شبکیه متعدد یا بسیار بزرگ باشند یا بخش بزرگی از شبکیه جدا شده باشد، در مورادی که در داخل چشم خونریزی اتفاق افتاده باشد یا شبکیه تحت کشش باشد، معمولاً روشهای جراحی سادهتر مؤثر نیست و باید از جراحی ویترکتومی استفاده شود. (واژه ویترکتومی به معنای خارج کردن مایع زجاجیه از چشم است). در این روش ابتدا زجاجیه با یک وسیله مخصوص از چشم خارج میشود. این وسیله مخصوص با یک تیغه گیوتین مانند بسیار ظریف رشتههای زجاجیه را میبرد و آنها را از چشم خارج میکند، به این ترتیب کشش از روی شبکیه برداشته میشود، بهعلاوه در صورت وجود خونریزی در داخل چشم، خون به همین ترتیب شسته میشود. سپس به جای زجاجیه سرم نمکی استریل به داخل چشم تزریق میشود. (جایگزین کردن زجاجیه با سرم نمکی اختلالی در بینایی فرد ایجاد نمیکند). در نهایت سوراخهای شبکیه با استفاده از لیزر بسته می شود.
گاهی برای آن که شبکیه بهتر در جای خود قرار بگیرد مایعات سنگین (مثل پرفلورون) به داخل چشم تزریق میشود تا شبکیه را در سر جای خود بخواباند، سپس این مایع با سرم نمکی عوض میشود. گاهی هم علاوهبر سرم نمکی یک حباب گاز قابل اتساع به داخل چشم تزریق میشود تا بخشهای بالایی شبکیه را در جای خود نگه دارد.
گاهی همراه با جراحی ویترکتومی از باکل اسکلرا هم استفاده میشود تا فشار خارجی هم به چسباندن مجدد شبکیه کمک کند.
در موارد خاصی که روشهای فوق مؤثر نیستند پس از انجام ویترکتومی ماده خاصی به نام روغن سیلیکون تزریق میشود تا کره چشم را از داخل پر کند و با فشار داخلی شبکیه را در جای خود نگـه دارد. وقتی روغن سیلیکون در داخل چشم است دید شدیداً مختل میشود. پس از چند ماه که شبکیه در جای خود چسبید با یک جراحی مجدد روغن خارج و سرم نمکی به جای آن تزریق میگردد.
مراقبتهای پس از عمل
پس از جراحی، به خصوص باکل اسکلرا و ویترکتوم تا چندین روز چشم دردناک و حساس است. معمولاً لازم است قطرههای آنتی بیوتیک تا یکی دو هفته و قطرههای ضد التهاب تا چند هفته پس از جراحی استفاده شود. گاهی قطرههای دیگر (مثل داروهای پایینآورنده فشار چشم و یا قطرههای گشادکننده مردمک) نیز استفاده میشود. در صورتیکه حباب گاز به داخل چشم تزریق شده باشد فرد باید تا یکی دو هفته سرش را صاف نگه دارد و حتی برای خوابیدن هم در وضعیت نیمه نشسته قرار گیرد و به هیچ وجه طاقباز نخوابد.
بهطور کلی پس از جراحی شبکیه لازم است فرد مرتباً جهت کنترل وضعیت شبکیه و جلوگیری از عوارض احتمالی به چشم پزشک مراجعه کند.
نتیجه جراحی چسباندن شبکیه به دو عامل مهم بستگی دارد:
۱- طول مدت زمانی که شبکیه از جای خود کنده شده
۲- وضعیت مرکز بینایی (ماکولا)
ماکولا یا مرکز بینایی بخش مرکزی شبکیه است که مسئول دید دقیق مستقیم است. در صورتیکه قبل از عمل ماکولا از جای خود کنده نشده باشد نتیجه عمل نسبتاً خوب است بهطوری که بیش از ۲/۳ بیماران پس از عمل دید کافی برای مطالعه خواهند داشت اما در صورتی که ماکولا از جای خود کنده شده باشد بیمار پس از عمل دید ضعیفی خواهد داشت.
بهترین نتیجه جراحی وقتی اتفاق میافتد که پرده شبکیه ظرف یکی دو هفته در جای خود چسبانده شود، در مواردی که جداشدگی پرده شبکیه مدت زیادی طول بکشد پس از عمل بیمار دید رضایت بخشی نخواهد داشت.
بهطور کلی در ۹۰ تا ۹۵% موارد با یک یا چند عمل جراحی شبکیه در جای خود میچسبد، اما باید توجه داشت که چسبیدن شبکیه در محل آناتومیک خود لزوماً باعث بهبود دید فرد نخواهد شد. همانطور که گفته شد وضعیت دید پس از عمل به وضعیت ماکولا و مدت زمانی که شبکیه از جای خود جدا شده بوده بستگی دارد. بهطور کلی هرچه جداشدگی پرده شبکیه کوچکتر و از مرکز شبکیه دورتر باشد نتیجه جراحی بهتر و هرچه جداشدگی بزرگتر و به مرکز شبکیه نزدیکتر باشد نتیجه بدتر خواهد بود.
خونریزی داخل زجاجیه
علائم خونریزی داخل زجاجیه
علت خونریزی داخل زجاجیه
تشخیص خونریزی داخل زجاجیه
درمان خونریزی داخل زجاجیه
- معاینه توسط یک متخصص شبکیه ضروری است.
- درمان خونریزی داخل زجاجیه بستگی به علت تشکیلدهنده آن دارد. در جداشدگی شبکیه یا سوراخ آن لیزر کرایوتراپی یا جراحی نیاز است. با وجود بیماریهای زمینهای لازم است که درمانهای نگهدارنده برای بیماران انجام شود مانند خوابیدن به حالت نیمه نشسته برای بیمار تا جذب خونریزی.
- به جز مواقعی که خونریزی در نتیجه ضربه یا جداشدگی شبکیه است، پیگیری دقیق و منظم برای ۱ تا ۲ هفته میتواند باعث جذب مقداری از خونریزی شود ولی برگشت دید ممکن است چند ماه طول بکشد. مداخله جراحی به روش ویترکتومیPars Plana در صورت سالم بودن ماکولا میتواند باعث بهبود دید شود.
- پانسمان دو طرفه چشمها که باعث محدودیت حرکت آنها میشود و توصیه به بیمار برای وضیعت نشسته میتواند باعث تسریع بهبود شود.
- روشهای جدیدی مانند مایع کردن لخته یا همولیز کردن (با امواج اولترا سوند یا ایمونو گلوبولین آنتیRh) یا فاگوسیتوز با استفاده از اینترلوکین ۱ داخل ویتره وجود دارد که عمدتاً در مراحل تحقیقاتی هستند و اثربخشی آنها هنوز ثابت نشده است.
پیش آگهی:
بسته به علت زمینهای دارد. پیش آگهی خونریزی داخل ویتره در بیماران دیابتی یا افرادی که دچار تغییرات ناشی از سن شبکیه هستند ضعیف است. در مواردی که خونریزی داخل زجاجیه به دلیل پارگی شبکیه اتفاق افتاده است مداخله زود هنگام میتواند باعث بهبود پیش آگهی شده و در صورتیکه اقدام درمانی با تاخیر صورت پذیرد عمدتاً پیش آگهی مطلوبی وجود نخواهد داشت.
رتینیت پیگمانتر
علل و علائم بیماری RP
تشخیص بیماری RP و پیشگیری از آن
درمان بیماری RP
در شرایط کنونی درمان خاصی برای این بیماری وجود ندارد اما مراقبتهای زیر میتواند به بیمار کمک کند.
- استفاده از عینکهای آفتابی که باعث محافظت شبکیه در مقابل اشعه ماورای بنفش میشود.
- به نظر میرسد که استفاده از بعضی از آنتیاکسیدانها مانند ویتامین A روند پیشرفت بیماری را کند میکند. مطالعات اخیر نشان میدهند که استفاده از دوز مناسب مکملهای ویتامین A می تواند تا ۱۰ سال نابینایی را به تاخیر بیاندازد.
- مراجعه به یک متخصص کم بینایی و معاینههای منظم چشمپزشکی که باعث تشخیص زودرس کاتاراکت و تورم شبکیه میشود که هر دو این عوارض قابل درمان هستند.
- میکروچیپهای متعددی در مراحل اولیه طراحی هستند که در آینده ممکن است در داخل شبکیه قابل کارگذاری باشند و برای درمان کوری ناشی از این بیماری استفاده شوند.
- پیوند سلولهای بنیادی در مراحل اولیه تحقیقاتی قرار دارد و ممکن است در آینده نقش موثری در درمان این بیماری داشته باشد.
